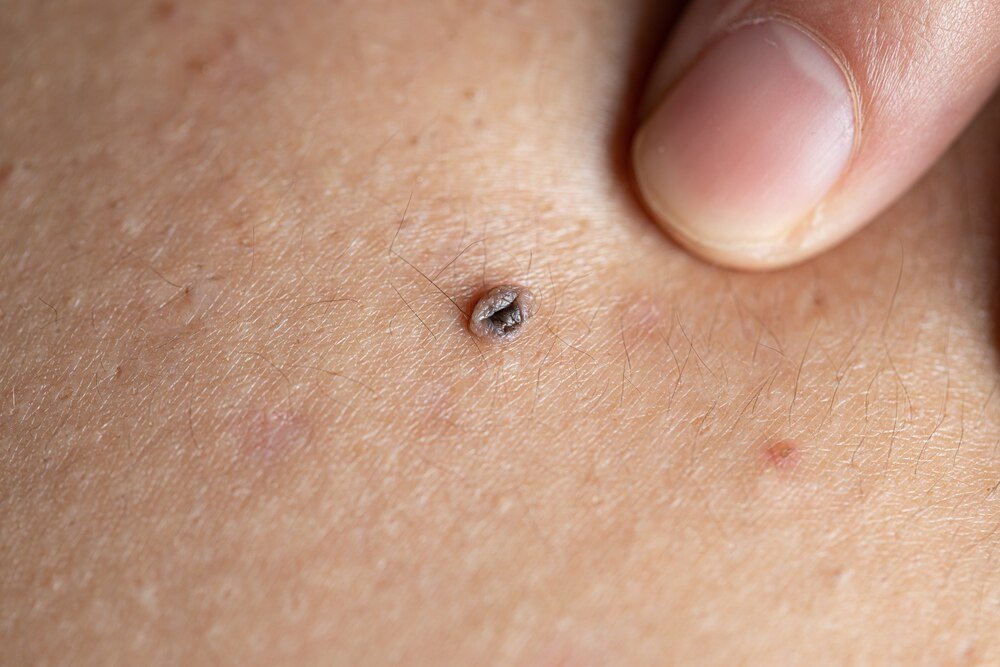
Jedna decyzja – usunąć czy zostawić pieprzyk – potrafi zmienić podejście do własnej skóry na lata. Dobrze przeprowadzony zabieg to nie tylko kwestia estetyki, ale przede wszystkim bezpieczeństwa onkologicznego i spokoju w głowie. Znajomość realnego przebiegu usuwania, rodzaju znieczulenia, wyglądu rany i kolejnych etapów gojenia bardzo ułatwia podjęcie decyzji oraz późniejszą pielęgnację. W praktyce właśnie brak wiedzy najbardziej straszy – nie sam zabieg. Poniżej konkretny opis: jak wygląda usunięcie pieprzyka krok po kroku, co dzieje się z nim później w badaniu hist-pat i jak powinna goić się skóra w kolejnych tygodniach.
Kiedy warto usunąć pieprzyk, a kiedy wystarczy obserwacja
Nie każdy pieprzyk trzeba usuwać. Część zmian można po prostu kontrolować u dermatologa co 6–12 miesięcy. Są jednak sytuacje, w których lekarze zdecydowanie wolą nie ryzykować.
- zmiana asymetryczna, o nieregularnych brzegach
- kilka kolorów w jednym pieprzyku (brąz, czerń, szarość, niebieskawy odcień)
- średnica powyżej ok. 6 mm lub szybkie powiększanie
- krwawienie, świąd, pękanie, sączenie, nagła zmiana wyglądu
- pieprzyk w miejscu ciągłego drażnienia (biustonosz, pasek, golenie, buty)
- dodatni wywiad w kierunku czerniaka w rodzinie
Decyzję o usunięciu podejmuje lekarz – najczęściej dermatolog lub chirurg – po badaniu skóry i wykonaniu dermatoskopii (oglądanie zmiany w powiększeniu specjalnym urządzeniem). W praktyce im bardziej „podejrzana” zmiana, tym szybciej powinna trafić na stół zabiegowy, najlepiej z pełnym marginesem bezpieczeństwa i obowiązkowym badaniem histopatologicznym.
Rodzaje zabiegów usuwania pieprzyków
Wbrew temu, co bywa sugerowane w reklamach, nie ma jednej „najlepszej” metody dla wszystkich zmian. Liczy się przede wszystkim bezpieczeństwo onkologiczne, a dopiero później efekt estetyczny.
Wycięcie chirurgiczne – złoty standard przy zmianach podejrzanych
Wycięcie chirurgiczne skalpelem to w praktyce najpewniejsza metoda, gdy istnieje choć cień wątpliwości co do charakteru pieprzyka. Lekarz wycina zmianę razem z marginesem zdrowej skóry (zwykle 1–3 mm, przy podejrzeniu czerniaka więcej), a następnie zszywa ranę. Całość trafia do pracowni histopatologicznej.
Plusy tej metody:
- pełny materiał do oceny pod mikroskopem – można jednoznacznie określić, czy zmiana była łagodna
- kontrola marginesów – wiadomo, czy usunięto ją w całości
- przewidywalna blizna w kształcie kreski
Minusy:
- konieczność założenia szwów
- blizna zawsze pozostanie – pytanie tylko, jak będzie widoczna
Ta metoda jest preferowana m.in. na plecach, brzuchu, kończynach, ale też na twarzy, jeśli zmiana budzi podejrzenia. Dobry chirurg potrafi tak poprowadzić cięcie, by blizna „wpisała się” w naturalne linie napięcia skóry.
Laser, elektrokoagulacja, wymrażanie – kiedy mają sens
Metody bez skalpela kuszą szybkością i brakiem szwów. Trzeba jednak jasno powiedzieć: przy zmianach barwnikowych, które choć trochę niepokoją, lekarze zwykle ich nie polecają.
Laser czy elektrokoagulacja bywają dobrym rozwiązaniem przy:
- brodawkach wirusowych (tzw. kurzajkach)
- włókniakach miękkich
- niektórych łagodnych, dobrze rozpoznanych zmianach powierzchownych
Problem w tym, że przy „wypaleniu” lub „wymrożeniu” trudniej ocenić zmianę histopatologicznie – materiał bywa zniszczony lub niekompletny. Dlatego przy pieprzykach barwnikowych rozważane są raczej jako opcja estetyczna, po jednoznacznym potwierdzeniu łagodnego charakteru i zwykle w miejscach mniej narażonych na słońce.
Każda usunięta zmiana barwnikowa powinna być zbadana histopatologicznie. Jeśli gabinet „z definicji” tego nie robi – warto się poważnie zastanowić nad zmianą miejsca zabiegu.
Przygotowanie do usunięcia pieprzyka
Przy standardowym zabiegu w znieczuleniu miejscowym przygotowanie jest proste, ale warto dopilnować kilku rzeczy. Kilka dni przed zabiegiem dobrze jest unikać intensywnego opalania w okolicy planowanego cięcia – skóra podrażniona słońcem goi się gorzej. Jeśli przyjmowane są leki przeciwkrzepliwe (np. aspiryna, acenokumarol, NOAC), trzeba to koniecznie zgłosić lekarzowi – samodzielne ich odstawianie jest ryzykowne, ale dawka lub termin zabiegu mogą wymagać modyfikacji.
Zwykle przed zabiegiem:
- nie ma potrzeby bycia na czczo (chyba że ośrodek zaleca inaczej)
- warto umyć skórę normalnym mydłem/żelem, bez balsamów natłuszczających
- nie nakłada się makijażu w okolicy zmiany (przy zabiegach na twarzy)
Przy większych zmianach lub lokalizacji „problematycznej” (np. powieka, okolice ust) lekarz może wcześniej zlecić dodatkową konsultację lub badania, ale w większości przypadków wystarcza zwykły wywiad i badanie w gabinecie.
Przebieg zabiegu krok po kroku
Sam zabieg usuwania pieprzyka znieczulanego miejscowo zwykle trwa od 15 do 40 minut, w zależności od wielkości zmiany i liczby szwów.
Najczęściej wygląda to tak:
- Oznaczenie zmiany – lekarz zaznacza długopisem chirurgicznym obszar do wycięcia i przebieg przyszłej blizny.
- Dezynfekcja – okolica jest dokładnie przemywana środkiem odkażającym.
- Znieczulenie miejscowe – podanie lignokainy lub innego środka w okolicę zmiany; może lekko piec przez kilka sekund.
- Wycięcie – po ustąpieniu czucia lekarz wycina pieprzyk z marginesem zdrowej skóry.
- Zamknięcie rany – zakładane są szwy skórne (czasem też głębsze wchłanialne) i opatrunek.
- Opis materiału – zmiana trafia do badania histopatologicznego z dokładnym opisem lokalizacji.
Ból w trakcie zabiegu najczęściej ogranicza się do momentu podania znieczulenia. Potem odczuwany jest najwyżej dotyk i „ciągnięcie” skóry przy szyciu, bez bólu kłującego. Po zabiegu może pojawić się lekkie rozpieranie lub ćmienie, zwykle dobrze kontrolowane standardowym lekiem przeciwbólowym.
Gojenie po usunięciu pieprzyka – tydzień po tygodniu
Pierwsze dni po zabiegu
W pierwszych 24–72 godzinach okolica jest zwykle lekko tkliwa, może być niewielki obrzęk i zasinienie, szczególnie przy zabiegach w okolicy oczu czy ust. Opatrunek powinien pozostać suchy – jeśli lekarz nie zalecił inaczej, nie moczy się go pod prysznicem, tylko delikatnie omija.
Często zaleca się:
- codzienną lub co 2-dniową zmianę opatrunku
- dezynfekcję rany (np. preparatem na bazie oktenidyny lub innego środka zaleconego przez lekarza)
- unikać rozciągania skóry w okolicy szwów (schylanie, dźwiganie, gwałtowne ruchy)
Lekki, sączący się z opatrunku płyn surowiczy w pierwszych dniach jest dość typowy. Niepokoić powinna natomiast mocna, narastająca bolesność, gorączka, nasilone zaczerwienienie i wyraźny ropny wysięk – to może sugerować zakażenie, wymagające kontroli lekarskiej.
Usunięcie szwów i wczesna blizna
Szwów nie usuwa się samodzielnie. Ich zdjęcie planowane jest zazwyczaj po:
- 5–7 dniach – twarz, szyja
- 7–10 dniach – tułów
- 10–14 dniach – plecy, kończyny, okolice o większym napięciu skóry
W dniu zdejmowania szwów rana powinna być już zrośnięta na tyle, by się nie rozchodziła przy delikatnym naciągnięciu. Świeża blizna ma zwykle kolor różowy lub czerwony, może być lekko twarda i wypukła – to normalny etap. Po zdjęciu szwów lekarz może zalecić stosowanie plastrów odciążających bliznę lub preparatów silikonowych (żele, plastry), szczególnie w miejscach narażonych na rozciąganie.
Kolejne tygodnie: jak powinna wyglądać prawidłowo gojąca się blizna
Przez pierwsze 3 miesiące blizna jest „aktywną” tkanką – może zmieniać kolor, lekko twardnieć, swędzieć. To zwykle nie jest powód do niepokoju. Typowy przebieg:
- 0–4 tygodnie: blizna różowa, czasem zaczerwieniona, miejscami delikatnie pogrubiała
- 1–3 miesiące: zaczyna blednąć, mięknąć, struktura się wygładza
- 3–12 miesięcy: stopniowe dojrzewanie, kolor zbliża się do otaczającej skóry
W tym czasie bardzo ważna jest ochrona przed słońcem. Na świeżą bliznę nie powinno się działać promieniowaniem UV – grozi to trwałym przebarwieniem. Przy ekspozycji na słońce zaleca się filtr minimum SPF 30–50, najlepiej przez cały pierwszy rok.
Powikłania i sytuacje, kiedy konieczna jest kontrola
Większość zabiegów przebiega bez problemów, ale warto wiedzieć, co powinno zapalić czerwoną lampkę. Do lekarza warto zgłosić się, gdy pojawi się:
- silny, narastający ból mimo leków przeciwbólowych
- gorączka, dreszcze, wyraźne pogorszenie samopoczucia
- mocne zaczerwienienie, gorąca, obrzęknięta skóra wokół rany
- ropny wysięk, nieprzyjemny zapach z rany
- rozchodzenie się brzegów rany, krwawienie trudne do opanowania
W dłuższej perspektywie mogą pojawić się problemy typowo „estetyczne”: bliznowiec (twarda, wypukła blizna wychodząca poza obszar cięcia) albo przerost blizny w miejscu napięcia skóry. Częściej występują u osób młodych, na klatce piersiowej, barkach, uszach. W takich przypadkach możliwe są dodatkowe zabiegi korygujące: ostrzykiwanie sterydami, laser, a w niektórych sytuacjach ponowna chirurgiczna korekcja blizny.
Badanie histopatologiczne – co właściwie daje
Kilka–kilkanaście dni po zabiegu (zależnie od ośrodka) dostępny jest wynik badania histopatologicznego. To kluczowa informacja – dopiero pod mikroskopem widać dokładną strukturę komórek.
Wynik zwykle zawiera:
- rodzaj zmiany (np. znamię melanocytarne łagodne, dysplastyczne, czerniak)
- informację o marginesach – czy zmiana została usunięta w całości
- ewentualne zalecenia co do dalszego postępowania
Przy łagodnym znamieniu i „czystych” marginesach temat zwykle uważa się za zamknięty – pozostaje tylko obserwacja pozostałych zmian na skórze. W przypadku zmian dysplastycznych lub czerniaka konieczne bywa rozszerzenie wycięcia albo dalsza diagnostyka. Dlatego ważne jest, by zawsze odebrać i omówić wynik z lekarzem, a nie zakładać, że „skoro nikt nie dzwoni, to wszystko dobrze”.
Praktyczne wskazówki na koniec
Usunięcie pieprzyka to pozornie drobny zabieg, ale dotyczy czegoś, co bywa powodem realnego lęku – słowa „czerniak” nikt nie traktuje lekko. Dobrze przeprowadzony proces wygląda tak: porządna ocena zmiany, właściwie dobrana metoda (z przewagą wycięcia chirurgicznego przy zmianach barwnikowych), badanie hist-pat i sensowne prowadzenie blizny przez pierwsze miesiące.
Warto pamiętać o trzech rzeczach: nie zwlekać z konsultacją przy podejrzanej zmianie, nie bać się samego zabiegu – znieczulenie miejscowe naprawdę robi swoje – oraz pilnować ochrony blizny przed słońcem. To połączenie bezpieczeństwa onkologicznego z możliwie najlepszym efektem estetycznym, bez cudownych obietnic, ale za to z przewidywalnym rezultatem.