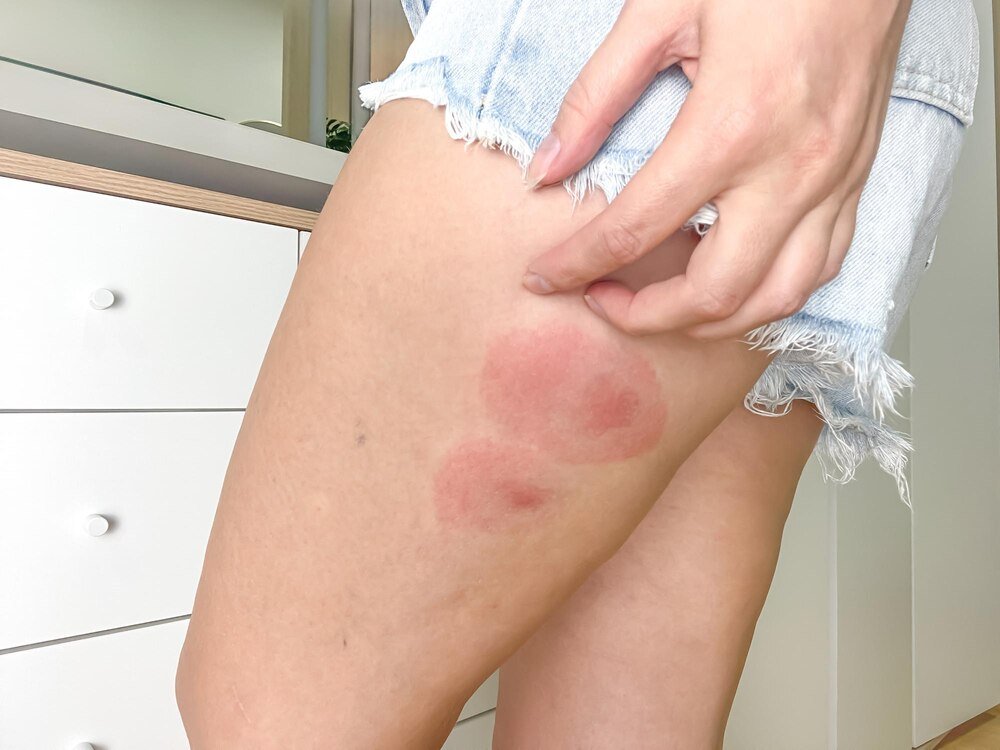
Swędząca wysypka na nogach potrafi skutecznie zepsuć dzień, ale bywa też pierwszym sygnałem poważniejszej choroby. Ten sam objaw – świąd i zmiany skórne – może wynikać zarówno z podrażnienia po goleniu, jak i z choroby autoimmunologicznej czy niewydolności żylnej. Dlatego zamiast szukać „cudownego kremu”, sensownie jest najpierw zrozumieć, skąd bierze się problem i jakie niesie konsekwencje. Poniżej uporządkowanie najważniejszych przyczyn, sposobów rozpoznawania i realnych metod leczenia swędzącej wysypki na nogach.
Na czym naprawdę polega problem swędzącej wysypki na nogach?
Swędząca wysypka to nie jest jedna choroba, tylko objaw – efekt reakcji skóry na czynniki zewnętrzne lub wewnętrzne. W praktyce oznacza to, że dwa identycznie wyglądające „kropki” na łydce mogą mieć zupełnie inne podłoże, a co za tym idzie – wymagają innego leczenia.
Istotne są trzy elementy: świąd (jego nasilenie, czas trwania), typ wysypki (plamy, grudki, pęcherzyki, krostki, wyprysk) i kontekst (kiedy się pojawiła, po czym się nasila, co jeszcze dzieje się w organizmie). Dopiero zestawienie tych trzech elementów daje sensowne tropy diagnostyczne.
Swędząca wysypka na nogach jest sygnałem, że coś zaburzyło równowagę skóry – nie zawsze jest to groźne, ale nigdy nie jest całkowicie „bez powodu”.
Problem komplikuje fakt, że wiele osób błędnie zakłada: „skoro wysypka jest tylko na nogach, to sprawa jest błaha”. Nie zawsze. Zmiany skórne na nogach mogą być pierwszym objawem łuszczycy, chorób żył, cukrzycy, alergii, a nawet chorób autoimmunologicznych. Jednocześnie w ogromnej części przypadków winowajcą będzie jednak „prozaiczna” przyczyna: depilacja, nowy kosmetyk, nadmierna suchość skóry czy ukąszenia owadów.
Najczęstsze przyczyny – od błahych do poważnych
Najrozsądniej jest spojrzeć na przyczyny swędzącej wysypki na nogach w dwóch blokach: wpływ środowiska (to, co dzieje się na powierzchni skóry) i choroby (to, co dzieje się wewnątrz organizmu).
Czynniki zewnętrzne: kontakt, mechanika, środowisko
Ta grupa przyczyn obejmuje sytuacje, w których skóra reaguje na coś, czego dotknęła, czym została posmarowana albo jak została potraktowana mechanicznie.
- Podrażnienie po goleniu/depilacji – typowe drobne czerwone krostki, zwykle na łydkach i udach, nasilony świąd kilka godzin po depilacji. Winne są mikrouszkodzenia skóry, wrastające włoski, czasem także zbyt „ostre” kosmetyki.
- Kontaktowe zapalenie skóry – reakcja na detergent, płyn do płukania, rajstopy, nowy krem, samoopalacz. Wysypka pojawia się najczęściej tam, gdzie skóra styka się z uczulającą/ drażniącą substancją, ma charakter zaczerwienionych, swędzących plam, czasem z drobnymi pęcherzykami.
- Suchość skóry (kseroza) – zwłaszcza zimą i u osób starszych. Skóra na goleniach łuszczy się, piecze, swędzi, pojawiają się drobne pęknięcia. Nie wygląda spektakularnie, a potrafi swędzieć bardziej niż „efektowna” wysypka.
- Ukąszenia owadów – pojedyncze lub liczne, wyraźnie odgraniczone, silnie swędzące grudki. Często w konkretnych miejscach (np. wokół skarpetki, na odkrytych częściach nóg). Świąd bywa intensywny, ale krótkotrwały.
Wszystkie te przyczyny łączy jedno: problem zaczyna się na powierzchni skóry, choć u osób z tendencją do alergii lub atopii reakcja może być bardzo nasilona. Błąd, który często się tu pojawia, to agresywne „leczenie” – mocne peelingi, alkoholowe toniki, intensywne drapanie. To zwykle tylko pogarsza stan naskórka, przedłużając świąd.
Choroby skóry i choroby ogólnoustrojowe
Druga grupa to sytuacje, w których wysypka i świąd są częścią większego obrazu chorobowego. Tu z kolei największym błędem jest leczenie na własną rękę „czymś przeciwalergicznym”, bez próby zrozumienia, z jakim procesem ma się do czynienia.
Na nogach najczęściej obserwuje się:
- Atopowe zapalenie skóry (AZS) – skóra sucha, zaczerwieniona, pogrubiała, silnie swędząca. U dorosłych zmiany często pojawiają się na zgięciach kolan, ale także na łydkach. Świąd jest przewlekły, nawracający, często zaburza sen.
- Łuszczycę – charakterystyczne grudki i blaszki pokryte srebrzystą łuską, najczęściej na kolanach i przedniej powierzchni podudzi. Świąd bywa różny – od minimalnego do bardzo uciążliwego. Typowe jest wieloletnie, nawrotowe przebieganie choroby.
- Grzybicę skóry – swędzące, złuszczające się ogniska, często w fałdach skórnych lub między palcami stóp; na nogach mogą to być okrągłe, łuszczące się plamy o wyraźnych obrzeżach. Częsty błąd to „zabijanie” ich maścią sterydową, co chwilowo poprawia wygląd, ale pogarsza infekcję.
- Wyprysk żylakowy i przewlekła niewydolność żylna – u osób z żylakami, obrzękami łydek. Skóra brązowieje, staje się cienka, swędzi, łatwo ulega uszkodzeniom. Nieleczone zmiany mogą prowadzić do trudno gojących się owrzodzeń.
- Pokrzywkę – bąble pokrzywkowe, które pojawiają się i znikają w ciągu godzin, silnie swędzą, mogą wędrować po ciele. Sama w sobie często jest „szczytem góry lodowej” – reakcji alergicznej, infekcyjnej lub autoimmunologicznej.
Do tego dochodzą choroby ogólnoustrojowe, w których skóra na nogach jest jedynie jednym z wielu miejsc zajętych procesem chorobowym. Cukrzyca, choroby wątroby, choroby nerek, choroby autoimmunologiczne – w każdej z tych sytuacji świąd skóry, także nóg, może być ważnym, choć nieoczywistym sygnałem.
Im bardziej przewlekła, rozlana i „niezależna od kosmetyków” jest wysypka na nogach, tym poważniej trzeba myśleć o chorobie ogólnoustrojowej, a nie tylko o kremie czy proszku do prania.
Jak rozpoznać, z czym ma się do czynienia?
Bez badania lekarskiego nie da się postawić pewnej diagnozy, ale można w sposób uporządkowany przeanalizować objawy, aby lepiej przygotować się do wizyty i uniknąć błędnych założeń.
W praktyce liczą się odpowiedzi na kilka prostych pytań:
- Kiedy i jak to się zaczęło? – nagle po jednym dniu na łące, czy stopniowo narastając od miesięcy? Nagły początek po ekspozycji (nowy kosmetyk, trawa, rajstopy) sugeruje reakcję kontaktową lub pokrzywkę. Przewlekły, „pełzający” początek – raczej chorobę zapalną lub żylną.
- Gdzie dokładnie znajdują się zmiany? – tylko łydki, tylko okolica skarpet, głównie nad kostkami, symetrycznie na obu nogach czy jednostronnie? Lokalizacja „pod skarpetką” lub w kontakcie z odzieżą nasuwa myśl o czynniku zewnętrznym. Zmiany w okolicy żylaków – o niewydolności żylnej.
- Jak wygląda wysypka? – czy to są plamy, grudki, pęcherzyki, krostki, łuszczące się ogniska? To ma znaczenie, bo np. grudki z łuską podpowiadają łuszczycę, a drobne pęcherzyki – wyprysk, czasem infekcję.
- Co nasila, a co łagodzi świąd? – gorąca kąpiel często pogarsza świąd w AZS i przy suchej skórze, natomiast ochłodzenie chwilowo pomaga. Leki przeciwhistaminowe łagodzą objawy alergii, ale nie rozwiążą problemu np. wyprysku żylakowego.
- Jakie są objawy towarzyszące? – gorączka, osłabienie, spadek masy ciała, ból stawów, obrzęki nóg, żylaki, pieczenie skóry, drapania do krwi. Im bogatszy obraz ogólnych objawów, tym ważniejsza szybka konsultacja lekarska.
Ta „checklista” nie zastąpi diagnostyki, ale pozwala lepiej nazwać problem u lekarza niż ogólne „swędzi mnie skóra na nogach”. A precyzyjny opis objawów często skraca drogę do właściwego rozpoznania.
Metody leczenia i postępowania – co naprawdę działa?
Leczenie swędzącej wysypki na nogach zawsze powinno opierać się na rozpoznaniu przyczyny. To truizm, ale praktyka pokazuje, że najczęściej stosowany schemat brzmi: „coś swędzi → maść ze sterydem/maść z antybiotykiem/żel po ukąszeniach”. Taki odruch czasem przypadkowo trafia w sedno, ale równie często maskuje obraz choroby i utrudnia późniejszą diagnozę.
Leczenie domowe – kiedy pomaga, a kiedy szkodzi
Domowe metody mają swoje miejsce, ale wyłącznie tam, gdzie istnieje duże prawdopodobieństwo niegroźnej przyczyny: podrażnienie, sucha skóra, łagodna reakcja kontaktowa bez pęcherzy, ran i objawów ogólnych.
Przy tego typu problemach sensowne bywa:
- Ograniczenie drażniących czynników – rezygnacja z nowego kosmetyku, zmiana proszku do prania na hipoalergiczny, noszenie luźniejszych spodni, przerwa w depilacji.
- Regeneracja bariery hydrolipidowej skóry – emolienty, kremy z ceramidami, mocznikiem w niskim stężeniu (5–10%), balsamy do skóry atopowej. Im mniej perfum i barwników, tym lepiej.
- Chłodzenie i unikanie drapania – zimne okłady, żele łagodzące, krótkie paznokcie. Drapanie mechanicznie uszkadza skórę i łatwo prowadzi do nadkażeń bakteryjnych.
Natomiast wyraźnie szkodliwe jest „profilaktyczne” stosowanie silnych maści ze sterydami czy antybiotykami bez konsultacji, szczególnie na duże powierzchnie skóry i przez dłuższy czas. Skutkuje to ścieńczeniem skóry, zaburzeniem mikrobiomu, a przy długotrwałym użyciu – nawet wpływem na cały organizm.
Jeśli wysypka na nogach wraca mimo „dobrego kremu” i zmian kosmetyków, problem zwykle nie leży już w samym kremie, tylko w procesie chorobowym, który wymaga leczenia przyczynowego.
Leczenie specjalistyczne i leki przepisywane przez lekarza
W gabinecie dermatologicznym lub u lekarza rodzinnego zakres możliwości jest znacznie większy. Dobór leków zależy od przyczyny, ale pewne grupy pojawiają się często:
Dla alergicznych i zapalnych chorób skóry (AZS, kontaktowe zapalenie skóry, pokrzywka) stosuje się miejscowo kortykosteroidy różnej mocy, inhibitory kalcyneuryny, a ogólnie leki przeciwhistaminowe. Celem nie jest tylko „wyciszenie świądu”, ale zatrzymanie kaskady zapalnej w skórze.
W łuszczycy dochodzą preparaty z pochodnymi witaminy D3, miejscowe retinoidy, fototerapia, a w cięższych przypadkach leki ogólne czy biologiczne. Tu leczenie jest długoterminowe, a nogi są jednym z miejsc, gdzie efekty terapii najłatwiej ocenić wizualnie.
W grzybicy skóry konieczne są preparaty przeciwgrzybicze – miejscowe, a czasem ogólne. Maskowanie infekcji maściami sterydowymi tylko pogarsza rokowanie: obraz staje się nietypowy, grzybica rozprzestrzenia się, a świąd wcale nie znika na dłuższą metę.
Przy niewydolności żylnej i wyprysku żylakowym samo smarowanie nóg kremem jest leczeniem niepełnym. Potrzebne jest leczenie choroby żył (pończochy uciskowe, farmakoterapia, czasem zabiegi naczyniowe), redukcja obrzęków, pielęgnacja skóry dostosowana do jej osłabionej bariery.
Wreszcie, przy podejrzeniu chorób ogólnoustrojowych leczenie obejmuje całość organizmu – kontrolę cukrzycy, chorób nerek czy wątroby. Sama wysypka na nogach jest wtedy tylko fragmentem większego planu terapeutycznego.
Kiedy konieczna jest pilna konsultacja lekarska?
Nie każda wysypka wymaga natychmiastowego biegu do lekarza, ale są sytuacje, w których zwlekanie nie ma sensu, a nawet może być niebezpieczne. Szczególnej uwagi wymagają:
- nagła, rozległa wysypka z silnym świądem, pojawiająca się w ciągu godzin, zwłaszcza jeśli towarzyszy jej obrzęk warg, języka, trudności w oddychaniu – to może być reakcja anafilaktyczna, wymagająca pilnej interwencji;
- wysypka ze stanem ogólnym – gorączka, dreszcze, bóle mięśni, złe samopoczucie; to może wskazywać na infekcję wirusową, bakteryjną lub reakcję polekową;
- rany, pęcherze, sączenie, silny ból w obrębie nóg – ryzyko zakażenia, róży, owrzodzeń żylnych czy cukrzycowych;
- przewlekła wysypka trwająca ponad 2–4 tygodnie bez poprawy mimo sensownej pielęgnacji i unikania drażniących czynników;
- wysypka na nogach u chorego z niewydolnością serca, wątroby, nerek, cukrzycą – tu granica między „błahą wysypką” a powikłaniem choroby bywa bardzo cienka.
W gabinecie lekarz, oprócz badania skóry, może zaproponować dodatkowe badania: morfologię, parametry zapalne, glukozę, próby wątrobowe, badania w kierunku chorób autoimmunologicznych czy wymazy z powierzchni skóry. To nie jest „przesada”, tylko próba zrozumienia, dlaczego skóra na nogach nagle stała się najsłabszym ogniwem.
Jak zmniejszyć ryzyko nawrotów swędzącej wysypki na nogach?
Nawroty są w tej historii regułą, nie wyjątkiem – szczególnie przy AZS, łuszczycy, niewydolności żylnej czy skórze nadmiernie suchej. Nie da się mieć pełnej kontroli, ale można znacząco ograniczyć liczbę epizodów.
Podstawowe filary profilaktyki to:
1. Systematyczna pielęgnacja bariery skórnej. Nawet gdy skóra „wygląda dobrze”, warto dalej stosować łagodne emolienty, unikać gorących kąpieli, agresywnych peelingów i wysuszających mydeł. Skóra nóg, z cienkim płaszczem hydrolipidowym, jest szczególnie wrażliwa na przesuszenie.
2. Rozsądne podejście do depilacji i ubioru. Ostre maszynki, brak poślizgu, ciasne syntetyczne spodnie – to prosta droga do mikrouszkodzeń i podrażnień. Z kolei bawełniana, przewiewna odzież ogranicza ryzyko przegrzania i potówek, które łatwo zamieniają się w swędzące wypryski.
3. Kontrola chorób przewlekłych. Dobra kontrola glikemii w cukrzycy, leczenie żylaków, dbałość o masę ciała i aktywność fizyczną poprawiają krążenie w nogach i zmniejszają podatność skóry na uszkodzenia i stan zapalny.
4. Uważność na sygnały ostrzegawcze. Szybka reakcja na pierwsze objawy zaostrzenia (lekkie zaczerwienienie, wzrost świądu) pozwala często zatrzymać proces mniejszym „kosztem” – krótszą kuracją, łagodniejszymi lekami, bez konieczności sięgania po silne sterydy czy antybiotyki.
Im lepiej rozumiany jest schemat: „co u mnie zazwyczaj wywołuje wysypkę na nogach i jak ona wygląda na początku”, tym większa szansa, że każde kolejne zaostrzenie będzie krótsze i mniej dotkliwe.
Swędząca wysypka na nogach to sygnał, którego nie warto ani dramatyzować, ani bagatelizować. Z jednej strony w wielu przypadkach wystarczy mądrze dobrana pielęgnacja i wyeliminowanie drażniącego czynnika. Z drugiej – przewlekłe, nawracające czy nietypowe zmiany wymagają spokojnej, ale zdecydowanej konsultacji lekarskiej. Rolą pacjenta nie jest postawienie diagnozy, lecz możliwie precyzyjne opisanie objawów. Reszta – po stronie specjalisty.