Laserowe usuwanie pieprzyków i brodawek to dziś jeden z najczęściej wybieranych zabiegów w dermatologii estetycznej. Daje szansę na pozbycie się niechcianych zmian z minimalnym uszkodzeniem otaczającej skóry i zwykle krótkim okresem gojenia. Wokół tematu narosło jednak sporo mitów – od rzekomej „bezbliznowości” po ignorowanie kwestii onkologicznych. Poniższy przewodnik porządkuje najważniejsze informacje: kiedy laser ma sens, kiedy jest wręcz przeciwwskazany, jak wygląda zabieg w praktyce, z jakimi efektami i kosztami trzeba się liczyć.
Czym są pieprzyki i brodawki – i kiedy w ogóle je usuwać?
Pod pojęciem „pieprzyków” kryją się najczęściej znamiona barwnikowe (łac. naevi) – skupiska komórek barwnikowych w skórze. Mogą być płaskie, wypukłe, jaśniejsze, ciemne, z owłosieniem lub bez. Z kolei „brodawki” to w większości brodawki wirusowe (kłykciny, kurzajki) albo brodawki łojotokowe – niezłośliwe rozrosty naskórka u dorosłych.
Zasada podstawowa: każda zmiana przeznaczona do usunięcia powinna być wcześniej oceniona przez lekarza (dermatologa lub chirurga) w dermatoskopii. Laser nie może być „na ślepo” używany do wszystkiego, co odstaje na skórze.
Zmiany skórne usuwa się z różnych powodów:
- estetycznych – duże, wypukłe lub ciemne znamiona w widocznym miejscu, szorstkie brodawki na twarzy, szyi czy dłoniach,
- praktycznych – znamiona drażnione przez odzież, stanik, pasek, maszynkę do golenia, biżuterię,
- medycznych – zmiany podejrzane onkologicznie, szybko rosnące, krwawiące, swędzące, asymetryczne, o nieregularnych brzegach.
Laser najczęściej stosuje się w dwóch pierwszych sytuacjach. W trzeciej – przy podejrzeniu czerniaka lub innego nowotworu – standardem jest wycięcie chirurgiczne ze zbadaniem zmiany w histopatologii. Laser niszczy tkankę, więc utrudnia lub wręcz uniemożliwia późniejszą ocenę mikroskopową.
Na czym polega laserowe usuwanie zmian skórnych?
Zabieg polega na punktowym odparowaniu (ablacji) tkanki przez skoncentrowaną wiązkę światła. Energia lasera pochłaniana jest przez wodę lub barwnik w skórze, co prowadzi do bardzo precyzyjnego „wyparowania” kolejnych warstw zmiany.
W zależności od rodzaju lasera stosuje się m.in.:
- laser CO₂ – klasyk do usuwania wypukłych znamion, brodawek łojotokowych, włókniaków, niektórych brodawek wirusowych,
- laser Er:YAG – jeszcze bardziej precyzyjny, z mniejszą strefą przegrzania termicznego, często wybierany w delikatnych lokalizacjach,
- lasery barwnikowe / Nd:YAG – raczej do zmian naczyniowych i niektórych przebarwień niż typowych „pieprzyków”.
Laser działa miejscowo – nie rozchodzi się głęboko w organizmie. Daje możliwość bardzo dokładnego modelowania tkanki: lekarz „skanuje” zmianę, warstwa po warstwie ją spłycając, aż do poziomu zdrowej skóry. Właśnie ta precyzja jest główną przewagą nad klasycznym „wypalaniem” chemicznym czy mechanicznym.
Ważne ograniczenie: laser najlepiej sprawdza się przy łagodnych, niewielkich, dobrze odgraniczonych zmianach. Przy dużych, głębokich znamionach barwnikowych, szczególnie podejrzanych, bezpieczniejsze jest wycięcie chirurgiczne z marginesem tkanek.
Kiedy laser jest dobrym wyborem, a kiedy lepiej odpuścić?
Dobry kandydat do laserowego usuwania to osoba z potwierdzoną łagodną zmianą, która:
– jest wypukła i przeszkadza mechanicznie (np. na szyi, pod biustonoszem, w pasie spodni),
– psuje estetykę (np. brodawki łojotokowe na skroniach, „wisiorki” – włókniaki na szyi),
– jest pojedyncza lub jest ich kilka, ale o podobnym charakterze i wielkości.
Laser chętnie wykorzystuje się na twarzy, szyi, dekolcie, plecach, ramionach, dłoniach. Na owłosionej skórze głowy i w okolicach intymnych decyzja bywa bardziej ostrożna – ze względu na trudniejsze gojenie i większe ryzyko przebarwień lub bliznowacenia.
Przeciwskazania względne lub bezwzględne do laserowego usuwania to m.in.:
– podejrzenie nowotworu skóry (czerniak, rak podstawnokomórkowy, kolczystokomórkowy),
– aktywne infekcje skóry w okolicy zabiegu (bakteryjne, wirusowe, grzybicze),
– świeża, mocna opalenizna lub skłonność do przebarwień pozapalnych, zwłaszcza u osób z ciemniejszym fototypem,
– ciąża i okres karmienia – tu często przyjmuje się zasadę ostrożności, choć nie jest to sztywne przeciwwskazanie medyczne do wszystkich laserów,
– nieuregulowana cukrzyca, zaburzenia krzepnięcia, przyjmowanie niektórych leków fotouczulających.
Warto mieć świadomość, że „usunięcie laserem” nie oznacza automatycznie „bez blizny”. Oznacza jedynie inny typ uszkodzenia skóry niż przy wycięciu chirurgicznym. Przy znacznych, głęboko sięgających zmianach mniejszą, bardziej przewidywalną bliznę czasem daje klasyczne cięcie z szyciem, niż rozległe odparowanie laserem.
Przebieg zabiegu krok po kroku
Konsultacja i kwalifikacja
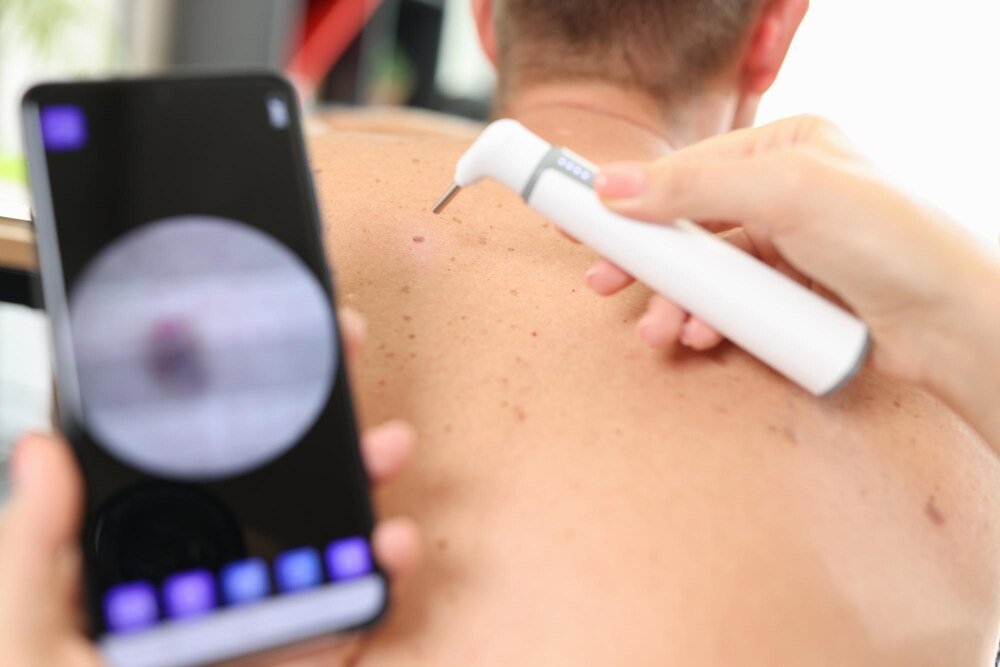
Proces powinien zaczynać się od konsultacji dermatologicznej lub dermatochirurgicznej. Lekarz ogląda zmianę „gołym okiem” i w dermatoskopie (specjalnej lupie z oświetleniem). Tylko na tej podstawie da się podjąć sensowną decyzję: laser, skalpel, obserwacja czy diagnostyka dodatkowa.
W przypadku zmian barwnikowych, zwłaszcza na tułowiu i kończynach, często zaleca się wideodermatoskopię i dokumentację fotograficzną – aby porównywać obraz w czasie i wyłapać ewentualne niepokojące zmiany.
Na konsultacji omawia się też:
– choroby przewlekłe i przyjmowane leki, zwłaszcza obniżające odporność, zaburzające krzepnięcie, fotouczulające,
– dotychczasową historię zmian – czy powiększają się, krwawią, swędzą, zmieniają kolor, kształt,
– oczekiwania pacjenta – jak ważny jest efekt estetyczny, ile potencjalnych blizn jest akceptowalne.
Sam zabieg
Bezpośrednio przed zabiegiem skóra jest dezynfekowana. Większość zmian usuwa się w znieczuleniu miejscowym (zastrzyk ze środkiem znieczulającym) lub kremem znieczulającym przy drobnych brodawkach. Samo działanie lasera odczuwa się jako pieczenie, „strzał” lub kłucie, ale dobrze wykonane znieczulenie znacząco to minimalizuje.
Laserem „przejeżdża się” po zmianie warstwa po warstwie. Niektóre gabinety pracują w trybie ciągłym, inne stosują serię krótkich impulsów. W trakcie pojawia się zapach „spalonej skóry” – to normalny efekt odparowywania tkanki.
Po zakończeniu odparowywania lekarz ocenia dno „krateru”. Czasem decyduje się na bardzo delikatne wyrównanie brzegów, aby blizna po gojeniu była możliwie płaska. Ranę zabezpiecza się opatrunkiem jałowym, maścią z antybiotykiem lub preparatem przyspieszającym gojenie, w zależności od wielkości i lokalizacji.
Po zabiegu i gojenie
Bezpośrednio po zabiegu okolica jest zaczerwieniona, obrzęknięta, może lekko piec. W ciągu 1–3 dni tworzy się strup, który jest naturalnym „opatrunkiem biologicznym”. Nie wolno go zdrapywać – sam odpadnie po 7–14 dniach, w zależności od głębokości zabiegu i miejsca na ciele.
Przez pierwsze dni zaleca się ochronę przed wodą, potem delikatne mycie i osuszanie jednorazowym ręcznikiem. Zwykle stosuje się maści natłuszczające lub z panthenolem, czasem preparaty z antybiotykiem (zwłaszcza w miejscach narażonych na otarcia i zabrudzenia).
Nowa skóra po odpadnięciu strupa jest różowa, cienka i wrażliwa. W tym okresie kluczowa jest ochrona przed słońcem – filtry SPF 50+ przez minimum 4–6 tygodni, a przy twarzy i dekolcie często dłużej. To właśnie ekspozycja UV w trakcie gojenia jest najczęstszą przyczyną ciemnych przebarwień pozapalnych.
Efekty, ryzyko i możliwe powikłania
Blizny i przebarwienia
Obietnice typu „zero blizn po laserze” warto traktować z rezerwą. Każde uszkodzenie ciągłości skóry, niezależnie czy skalpelem, czy laserem, pozostawia po sobie ślad – bardziej lub mniej widoczny. Typowa „blizna po laserze” to początkowo różowe, potem jaśniejące zagłębienie lub płaska plamka nieco jaśniejsza/ciemniejsza od otaczającej skóry.
Ryzyko wyraźnej, twardej lub przerosłej blizny rośnie przy:
– naturalnej skłonności do bliznowców, przerostów,
– dużych, głębokich zmianach usuwanych w jednym etapie,
– lokalizacji w okolicach ruchomych (klatka piersiowa, barki, okolice nad stawami),
– drapaniu, macaniu, przedwczesnym odpadaniu strupka.
Osobną kategorią są przebarwienia pozapalne (PIH) – ciemniejsze plamy w miejscu zabiegu, szczególnie u osób z wyższym fototypem skóry (łatwo się opalających). Zwykle z czasem bledną, ale bywa, że wymagają później dodatkowych zabiegów wybielających lub laseroterapii o innym charakterze.
Nawrót zmiany i aspekty onkologiczne
Laser usuwa to, co widoczne gołym okiem i w niewielkim marginesie „zapasu”. Nie daje stuprocentowej gwarancji, że wszystkie komórki zmiany zostały zniszczone. Dlatego przy brodawkach wirusowych czy włókniakach nawrót w tym samym miejscu nie jest niczym wyjątkowym – zależy to m.in. od odporności, lokalizacji, rozmiaru.
Najdelikatniejsza kwestia to zmiany barwnikowe. Jeśli znamiono było łagodne, a lekarz nie widział cech podejrzanych, usunięcie laserem jest generalnie bezpieczne. Problem pojawia się, gdy laserem „wypali się” zmianę, która już miała cechy nowotworowe, ale nie została wcześniej prawidłowo oceniona. Wtedy pozostaje brak możliwości pełnej diagnostyki histopatologicznej oraz ryzyko, że część komórek nowotworowych została w skórze.
Z tego powodu wiele odpowiedzialnych gabinetów trzyma się zasady: zmiany potencjalnie onkologiczne tylko chirurgicznie, z marginesem i badaniem histopatologicznym. Laser – dla zmian pewnie łagodnych, potwierdzonych w dermatoskopii.
Cena, liczba zabiegów i jak wybrać gabinet
Orientacyjne koszty
Ceny różnią się w zależności od miasta, renomy gabinetu, doświadczenia lekarza i rodzaju lasera. Orientacyjne widełki (Polska, prywatne gabinety):
– pojedyncza mała zmiana (włókniak, mała brodawka, drobne znamię wypukłe): ok. 200–400 zł,
– kilka zmian w jednym obszarze (np. szyja, dekolt): często pakietowo 400–800 zł,
– liczne brodawki / włókniaki – czasem wyceniane „czasowo” (np. 30 min pracy lasera 600–900 zł).
Przy brodawkach wirusowych i niektórych rozleglejszych brodawkach łojotokowych trzeba się liczyć z koniecznością 2–3 sesji, jeśli lekarz chce oszczędzić skórę i nie usuwać wszystkiego bardzo głęboko za pierwszym razem.
Na co zwrócić uwagę przy wyborze miejsca
Kluczowe pytanie przed umówieniem zabiegu: kto będzie usuwał zmianę i czy wcześniej zostanie ona oceniona w dermatoskopii. Zabieg powinien wykonywać lekarz (dermatolog, chirurg, dermatochirurg), a nie osoba bez wykształcenia medycznego obsługująca „urządzenie kosmetyczne”.
Warto zwrócić uwagę, czy w ofercie jest:
– pełna konsultacja lekarska z dokumentacją zdjęciową przed zabiegiem,
– jasne omówienie ryzyka blizn, nawrotu, przebarwień,
– możliwość zasięgnięcia drugiej opinii przy zmianach wątpliwych (współpraca z onkodermatologiem, chirurgiem onkologicznym),
– konkretne zalecenia pozabiegowe na piśmie i w razie potrzeby wizyta kontrolna.
Dodatkowy plus to możliwość wykonania w tym samym miejscu także wycięcia chirurgicznego z histopatologią. Daje to komfort, że jeśli lekarz na konsultacji uzna zmianę za wątpliwą, nie będzie potrzeby szukania innej placówki.
Jak rozsądnie podjąć decyzję o laserowym usuwaniu
Dobrym podejściem jest podzielenie zmian na trzy grupy. Po pierwsze, zmiany „do obserwacji” – małe, stabilne pieprzyki bez niepokojących cech, których nikt nie rusza, tylko dokumentuje i kontroluje co 12–24 miesiące. Po drugie, zmiany „do chirurgii” – podejrzane onkologicznie, nieregularne, szybko zmieniające kształt, kolor, wielkość. Po trzecie, zmiany „do lasera” – estetycznie lub mechanicznie przeszkadzające, po jednoznacznym potwierdzeniu ich łagodnego charakteru.
Właśnie w tej trzeciej grupie laser jest zwykle bardzo sensowną opcją: precyzyjny, relatywnie łagodny dla otaczającej skóry, z krótkim okresem rekonwalescencji. Warunkiem jest uczciwe postawienie diagnozy na początku i realistyczne podejście do kwestii blizn oraz ewentualnych nawrotów.
Decyzji nie trzeba podejmować „od ręki” na pierwszej wizycie. Warto wykorzystać konsultację, zadać konkretne pytania o alternatywy (laser vs skalpel vs obserwacja), poprosić o ocenę ryzyka blizny w danej lokalizacji i spokojnie rozważyć wszystkie za i przeciw. Dopiero wtedy zabieg staje się świadomym wyborem, a nie efektem marketingu urządzenia.